骨折
骨が折れるだけでなく、ヒビが入ったり、骨の一部分が欠けたり、凹んだ場合も骨折と言います。
骨とその周囲は神経と血管が豊富ですので、骨折するとその部位に痛みと腫脹が出現します。症状がひどい場合は、動かせなくなったり、外見が変形したりします。しかし、単なる打撲や関節脱臼でも似た症状が出るので、診断をはっきりさせるにはX線写真が必要不可欠です。
- 治療
骨の中には生きた細胞があり、骨折しても治る能力を備えています。しかし、条件を整えないと骨はつきません。
また、折れた部位や折れ方によって骨のつきやすさに差があります。一般に、骨折部のズレが小さく、骨折部の動きが少なく、骨折部に元気な細胞が多ければ、骨折はつきやすいです。
たとえばギプスで治す場合は、骨折部がグラグラしないようにギプスを作ります。手術する場合は皮膚を切開し、金属製の板や棒を用いて骨をとめてズレと動きを防ぎますが、骨折部の生きた細胞にも配慮して手術します。
手術が必要な場合は、手術を行う病院を紹介いたします。
治療方法や骨癒合までの期間は、折れ方や部位によって様々です。
骨粗鬆症
骨粗鬆症は骨が構造的にもろくなって、骨折しやすくなる病気です。
背骨がもろくなると、背骨が体の重みでつぶれたり変形する圧迫骨折が起こりやすくなり、背中が曲がったり姿勢が悪くなったりして日常生活に支障をきたすことにつながります。
また、太ももの付け根を骨折したことのある60歳台の女性が5年以内に再度骨折する危険性は、骨折したことのない女性に比べ約17倍も高くなります。
背骨の骨折を一度起こすと1年以内に5人に1人が再び骨折を起こすといわれています。
骨粗鬆症で1度骨折を起こすと、次々と骨折を起こす危険性が大きくなるのです。
骨粗鬆症は男性にも起こりますが、圧倒的に女性に多い病気です。
閉経を迎える50歳前後から骨量が急激に減少し、60歳台では2人に1人、70歳以上になると10人に7人が骨粗鬆症といわれています。
骨粗鬆症は骨折等起こさないうちは自覚症状の乏しい病気であるため、実際に治療を受けているのは、そのうち約2割にとどまっているのが現状です。
骨粗鬆症が原因となる骨折が一度起こると、その後の完治が難しいことから要介護状態となる患者様も少なくありません。
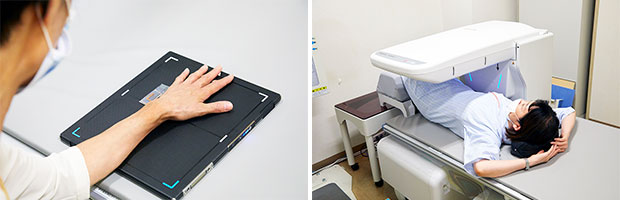
当院では、骨粗鬆症ガイドラインで推奨されている最新の骨密度検査装置(DEXA法)を導入し、腰椎と大腿骨の2か所を測定することにより確実に症状を把握して投薬治療をはじめとする具体的な治療に結びつけております。
肩が痛い
肩関節周囲炎(五十肩)
関節を構成する骨、軟骨や靭帯や腱などが老化し、肩関節の周囲の組織に炎症が起きる事が主な原因と考えられています。時として打撲などの外傷がきっかけになることもあります。また、運動不足による筋力低下や柔軟性の欠如なども原因となります。
症状としては肩を動かす時や着替える時などに肩関節が痛み、関節の動きが悪くなります。また、安静にしていても痛みが強く、夜中にズキズキと痛み、時には眠れないほどになる事もあります。男女差はほぼ無く、50代を中心に40代、60代の方に多く見られます。そのため、四十肩や五十肩と呼ばれます。
- 治療
自然に治ることもありますが、放置すると日常生活が不自由になるばかりでなく、関節が癒着して動かなくなる事もあります。
急性期
動かさなくてもズキズキ痛む時は炎症が強い状態です。
肩周辺に熱感がある時は冷やし、三角巾などで肘をつり安静を計ります。
また、消炎鎮痛剤の内服、注射などが有効です。慢性期
急性期が過ぎたら肩をなるべく冷やさず、ホットパックや入浴などで温めたり運動療法などのリハビリを行います。
これらの方法で改善しない場合は手術をおすすめする事もあります。
腱板損傷
腱板と呼ばれる筋力の束は、腕を上げたりねじったりする時に働きます。腱板は、酷使すると摩耗するような形で部分的に切れてしまったりする事があります。これが、転倒などによって肩を強く打ったり、ストレスが度重なりかかる事で広がっていきます。
腱板が切れていたとしても腕は上がり、痛みがない場合もあります。それは一部の腱が断裂したとしても他の腱板を構成する筋肉がそのかわりに働くので、腕は上げにくいが全く上がらないという事がないからです。
炎症が強くなると、夜中に痛んだりし、肩が固まり五十肩の原因になることもあります。
- 治療
転倒などの急性外傷で負傷した場合は三角巾で1~2週間安静にします。痛みなどの症状は注射や運動療法などの保存療法で多くの場合軽快します。
夜間痛みがひどい場合は水溶性副腎ホルモンと局所麻酔を注射し、痛みが取れればヒアルロン酸の注射をします。
腱板のすべてが断裂することはないので、運動療法では残っている腱板の機能を賦活させる訓練をします。
肩関節脱臼
症状の多くは怪我や転倒時の外傷の直後に激しい肩の痛みがあり、脱臼の方向によっては肩が特徴的な位置に固定され動かなくなります。
脱臼時には肩の丸い輪郭は消失し、外側表面は平坦、もしくは尖った様な外見になります。
- 治療
脱臼を戻す整復という方法で腕は使える状態になりますが、その後スポーツ活動や日常生活において脱臼を繰り返し、可動範囲に制限が出てくるようであれば手術が必要になる事もあります。
首が痛い、肩が凝る
頚椎症
頚椎と椎間板が変形してしまい、骨棘(こつきょく)と呼ばれる骨のトゲのようなものが生じ、神経や脊髄を圧迫してしまいます。
40~50代に多く見られますが、若年層でも日常的に姿勢が悪い人や、長時間のデスクワークのお仕事をされている方も注意が必要です。
主な症状は、首や肩の凝りや痛み、上肢の神経痛などです。
- 治療
痛みや凝りに対しては、消炎鎮痛薬や筋弛緩薬などの薬物療法が有効です。
また、ホットパックによる温熱療法や、筋肉のストレッチ、筋力向上などの運動療法も効果的です。
頚椎椎間板ヘルニア
椎間板が変形して脊柱管に脱出し、背髄や神経根を圧迫することにより、様々な症状が起きる病気です。
圧迫されている場所によって症状は異なります。
神経根が圧迫されている場合は、首、肩、上肢のしびれなどがあります。
背髄が圧迫されている場合は、手足のしびれや足のもつれ、歩行障害などがあります。
- 治療
消炎鎮痛薬などの薬物療法などを行います。
症状に応じ、頚部の牽引療法や痛みの軽減や血行改善のための温熱療法や電気療法、頚部を安定させるための筋力強化などの運動療法を行います。
症状によっては、手術治療を選択する場合もあります。
頚肩腕症候群
首筋~肩~腕に痛み、凝り、しびれ、だるさなどを感じる状態です。
首や肩周辺の筋肉の疲労、筋緊張、ストレスなどが原因と考えられます。
パソコンやデスクワークなどで長時間同じ姿勢をとることが原因となる人も少なくありません。
- 治療
痛みや凝りを取り除くために、消炎鎮痛薬や筋弛緩薬などの薬物療法や、ストレッチや筋力アップなどの運動療法を行います。
痛みが強い時には、ブロック注射を行なうこともあります。しかし、この病気の原因は日常生活や職場での負担や疲労の場合が多いため、環境や生活習慣を改善することが必要です。
頚部捻挫(ムチウチ症)
交通事故やスポーツ事故などで首に衝撃を受け、首を固定する筋肉と靭帯に損傷を受けた状態のことです。
頚部から肩にかけての痛み、しびれ、頭痛、吐き気、めまいなど様々な症状が出現します。
- 治療
- はじめの約1週間の安静後は、頚部の適切な運動が長期化の予防になります。
痛みに対しては消炎鎮痛薬、経口薬での薬物療法、運動療法、ホットパック、牽引、低周波などの物理療法があります。
肘が痛い
テニス肘(上腕骨外側上顆炎)
前腕の筋肉に繰り返し負担が加わることで、肘関節の外側の部分に炎症が起こります。
タオルを絞ったり、物をつかんだりする日常動作でも痛みが出ます。
- 治療
- 痛みを引き起こす動作を中止し、安静にします。
痛みに対しては消炎鎮痛薬、湿布薬、塗り薬などの薬物療法を行います。
ストレッチや筋力向上などの運動療法を行うと予防にもなります。
肘内障
肘が抜けた状態のことです。
幼少時特有の疾患で、手や腕を強く引っ張った後、急に子どもが泣いて手を動かさなくなったなどがよくある状況です。
- 治療
徒手整復を行ないます。整復後はいつもと同じように腕を動かすことが可能です。
しかし、一度起こすと再発のリスクがあるので手を引っ張ったりしないことなどの注意が必要です。
手が痛い、こわばる
腱鞘炎(ばね指)
日常よく使う指や手首、肘などを繰り返し酷使することで痛みや腫れが生じます。
ある方向に曲げたときにズキッと痛んだり、真っすぐ伸ばしたままでも何かを押すという動作で痛む場合があります。
また、ばね指とは指一本一本の腱が炎症を起こし、ひっかかって動かしにくくなる事をいいます。
- 治療
-
初期であれば、湿布・塗り薬などを使います。
また、腱鞘炎を発症した場合、安静を保つことが第一です。
リウマチ
リウマチ科 のページをご覧ください。
手がしびれる
手根管症候群
手首のところにある手根管というトンネルのような部分が圧迫された状態になり、親指、人差し指、薬指の半分(親指側)にしびれが出てきます。
しびれは明け方に強く、夜間に目を覚ますこともあります。
妊娠出産期や更年期の女性に多く生じます。
- 治療
- 症状が軽い場合は安静にし経過を見ます。
また、症状に応じて、消炎鎮痛薬などの薬物療法や、装具による固定、手根管内腱鞘注射などを行います。難治性の場合などは、手術の適応になることもあります。
肘部管症候群
肘のところにある肘部管というトンネルのような部分が圧迫された状態になり、小指、薬指(小指側)にしびれが出てきます。
進行すると手の筋肉が痩せてきたり、小指と薬指に変形が生じます。
肘関節の変形や、骨折、ガングリオンなどから起こる場合もあります。30歳以上の男性に多くみられます。
ティネル徴候(肘の内側を押したり叩くと、しびれが指先にひびく)や肘屈曲テスト(しばらく肘を曲げていると、しびれが増強する)などで調べます。
- 治療
- 症状が軽い場合は安静にし経過を見ます。
また、症状に応じて、消炎鎮痛薬などの薬物療法などを行います。
麻痺が進行する場合は、手術を行うこともあります。
腰が痛い、曲がっている
筋筋膜性腰痛
腰を支える筋肉や靱帯などが、緊張や疲労することで引き起こされる腰痛です。長時間同じ姿勢であることが原因とされ、検査をしても脊柱の異常がないことが多いです。
腰が重だるくなったり、体を動かした時に腰に痛みが出たりします。
急に腰を捻ったり、重い物を持ったりした時に強い痛みを生じることがありますが、これは急性の筋膜性腰痛で、いわゆるぎっくり腰です。
- 治療
急性の場合
安静にしてください。
痛みが強い場合は、消炎鎮痛薬や筋弛緩薬などの薬物療法や、注射療法、コルセットなどによる固定を行います。慢性の場合
ホットパックによる温熱療法や、筋力向上やストレッチなどの運動療法などを行います。
腰椎椎間板ヘルニア
腰椎の椎間板の一部が脱出し、神経を圧迫することで生じます。年齢とともに変性を生じ、後ろに突出し神経組織を圧迫した状態になります。
神経根とよばれる脚にいく神経が圧迫されるため坐骨神経痛が生じます。腰や殿部が痛み、下肢にしびれや痛みが放散したり下肢に力が入りにくくなります。
- 治療
痛みが強い時期は安静にし、コルセットなどを装着することもあります。痛みが強い時期は安静にし、コルセットなどを装着することもあります。
また、消炎鎮痛薬の内服や坐薬などの薬物療法や、神経ブロック注射を行い痛みをコントロールします。
痛みが治まらない場合や、下肢の麻痺が進行する場合、膀胱直腸障害がある場合は手術が適応となります。
腰椎圧迫骨折
腰椎圧迫骨折とは、骨粗鬆症により骨が弱くなり脊柱の椎体が圧迫骨折してしまう事です。
骨の加齢現象とも言える骨粗鬆症は、女性では特に閉経後から急速に進行し、大きな衝撃を受けていないのにも関わらず骨折してしまうことがあります。
ほとんどの場合は、第11~12胸椎と第1腰椎の胸腰椎移行部に症状があらわれます。椎体がつぶれた状態なので、その影響により神経を圧迫される場合もあります。そのため、痛みやしびれの症状がみられてヘルニアに近い状況になってしまうのです。
軽度の症状には、外傷によって起こる腰や背中の痛みがあります。 通常では若年層が腰椎圧迫骨折になることはあまりありませんが、スポーツ外傷や事故などにより圧迫骨折になる事もあります。
- 治療
-
骨粗鬆症による軽度の圧迫骨折の場合は、簡易コルセットなどの外固定をし、前屈などの姿勢を避け、安静にします。3~4週ほど安静を保つことでほとんどが治ります。
また、運動による治療と薬を用いた治療を併行して行います。運動療法では、歩くことなど軽めの運動から始めていき、徐々に筋力を強化する運動へと進めていきます。
薬物療法では、痛みの軽減と長期的には骨粗鬆症の治療が主な目的となります。
側弯症
側弯症とは、脊柱が正常な状態であればまっすぐに伸びているものですが、側方(横方向)に湾曲していたり、脊柱がねじれてしまっている事をいいます。痛みを伴うことは稀なため初期における発見は難しく、ある程度成長してしまってから気がつく場合が多いです。
肩やウェストの高さが左右で違うなどの外見上の問題の他に、高度の湾曲になると、腰背部痛に加え胸の圧迫と変形による呼吸器障害・循環器障害など内臓にも影響を及ぼしたり、皮下脂肪型肥満の女児でもなりやすい病気です。
側弯症の種類は主に下記があげられます。
機能性側弯(きのうせいそくわん)
姿勢が悪いためにおこるものや、ぎっくり腰などにともなう一時的な側弯で、脊柱のねじれや椎体の変形はみられません。
特発性側弯症(とくはつせいそくわんしょう)
成長とともに、徐々に進行するものです。脊柱側弯症全体の約70%を占め、学校健診で発見される側弯症のほとんどが、これです。
神経原性(しんけいげんせい)・筋原性側弯症(きんげんせいそくわんしょう)
神経原性(しんけいげんせい)・筋原性側弯症(きんげんせいそくわんしょう)
脊髄神経や背筋のまひが原因でおこるものです。
先天性側弯症(せんてんせいそくわんしょう)
2個以上の脊柱が癒合している脊柱癒合症や、椎体の形がくさび状にゆがんでいる楔状椎など、先天性の変形がもとで脊柱に側弯がおこるものです。脊柱側弯症の約10%を占めており、脊髄が圧迫されて、下肢の知覚障害、運動障害が出ることもあります。
- 治療
脊柱側弯症は、躯幹の支柱である背骨の変形ですから、その治療は手足の変形を矯正するほど簡単ではありません。
コブ法計測で20~50度の側弯症は、一般に矯正装具をつけ、運動療法を毎日欠かさず行なうことで、曲がった脊柱を矯正します。装具による治療は、脊柱の成長が完成する17~18歳まで続けられ、3~4か月ごとに側弯の状態と装具の適合性をチェックし、状態に応じた側弯症体操の適応を検討しながら進められます。
また、牽引療法やギプスなどにより、側弯の矯正と進行の防止を行なうこともあります。
なお、一般に、50度以上に進んでしまった強い側弯は、手術による治療が必要になります。手術の目的は、側弯の進行防止、肺の機能障害が出ている場合はその悪化防止、著しい変形に対する美容上の矯正、などです。
また、腰背痛をおこしているものや、神経性の病気を合併している場合などにも、手術が行なわれることがあります。
手術は、牽引や矯正ギプスによって可能なかぎり矯正してから行なわれます。したがって、手術後の安静期間を含めると、かなり長期間(3~6か月)の入院が必要になります。
股関節の痛み
変形性股関節症
股関節の形の異常が原因で、関節軟骨が傷ついたり、すり減ったり、骨が変形していく病気です。
変形性股関節症は中高年の女性に多く、原因により一次性と二次性に分類されます。
一次性
特に原因となる疾患がなく、加齢や体重増加などが要因
二次性
先天性股関節脱臼や臼蓋形成不全といった股関節の生まれつきの形成異常が原因
症状は主に歩行時の痛みです。
初期のうちは、立ち上がりや歩き始めに痛みが生じ、安静にすることで治まります。
進行期、末期になると、痛みが強くなり股関節の動きも制限され、足の爪を切る、靴下を履くなどの日常生活の動作がしにくくなります。
- 治療
-
治療法には保存療法と手術療法があります。
保存療法
- 【体重コントロール】
股関節の負担を軽くするため適正体重を目標に減量します。 - 【薬物療法】
痛みが強い場合は、消炎鎮痛薬の内服や外用薬を用います。 - 【運動療法】
股関節の周囲の筋力強化を行ないます。
手術療法
保存療法でも症状が改善されない場合は、寛骨臼回転骨切りや人工関節置換術などを行ないます。
- 【体重コントロール】
膝が痛い
変形性膝関節症
加齢や肥満、怪我により膝関節の軟骨が磨り減り、さらに骨が変形し痛みを生じることをいいます。
日常生活で膝を動かしているときに痛みを感じ、特に立ち上がりや階段の昇降時など膝に体重がかかる時に多く起こります。また、膝をピンと伸ばして立つ事や正座といった動作がしづらくなります。
また、症状がもっと進行すると膝に水が溜まり、排出しなければならなくなります。
- 治療
正座や長時間歩行、階段の昇降など、膝に痛みを生じる動作を控えます。
症状に応じて消炎鎮痛剤や湿布など外用薬の処方や、軟骨の被膜保護作用、鎮痛作用、軟骨修復作用のある膝関節内注射を行ったり、ヒアルロン酸の注入を行います。当院では理学療法士による運動療法や、ホットパックによる温熱療法などを行います。
症状が改善しない場合は手術を行うこともあります。
半月板損傷
半月板とは膝のクッションの様な役割をする軟骨の一種です。
歩いたり、ジャンプしたりする時に膝を円滑に動かす役割を担っています。
過度の衝撃やねじれがこの半月板に加わると亀裂が入ったり、欠けたりし、破片は関節内で疼痛や炎症の原因になります。慢性的な関節水腫(膝に水が溜まる状態)が起こる場合もあります。
症状としては膝の痛み、腫れ、歩行障害があります。他の特徴としては膝が曲がったままで伸ばす事が出来なかったり、歩行中や走行中に急に膝が脱臼したような感覚が生じたりします。
- 治療
- 半月板の損傷が狭い範囲で、軽度である場合はギプス固定や装具療法などの保存的治療が可能です。また症状からの回復を早めるために、ストレッチや筋力強化訓練を行います。 断裂の場所や範囲によって半月板縫合術、または切除術が行われます。
靱帯損傷
靭帯は関節において、骨と骨を繋ぎ、離れないようにしているすじ状の結合組織です。
うすく丈夫なゴムの様なものですが、筋肉の様に伸び縮みはしません。膝を安定させるだけでなく、動きを制御する働きもあります。
スポーツや事故などで負担がかかった時に靭帯の一部が傷つき、裂けたり砕けたりしてしまいます。
明らかな損傷が見られない軽度のものが「捻挫」、重度のものには靭帯が完全に切れてしまう「靭帯断裂」があります。
- 治療
靭帯損傷の場合は症状の程度に応じて手術と保存療法に分けられます。
損傷が軽度であったり、回復の早い成長期であれば、膝をギプスやサポーターなどの装具で固定する保存療法を行います。安静にしておいればほぼ治ります。
手術が必要になるのは靭帯が完全に切れた「靭帯断裂」や「複合損傷」の場合、もしくは保存療法では膝の不安定が治らず生活に支障がある場合などです。
オスグット
※コンテンツ準備中
足首・足裏が痛い
外反母趾
遺伝によるものや、窮屈な靴を常用し続けた結果、足の親指が外側に曲がる病気です。この曲がりがひどくなると足が痛くて歩けなくなり、足は変形して普通の靴が履けなくなります。その上痛くて無理な歩き方をしていると、脚が疲れやすく、膝や股関節まで痛みが出てくることがあります。
そして外反母趾が進むと親指以外の指も外側に曲がり、脱臼したり、指がくの字に曲がり、固まって伸ばす事が困難な状態になります。
- 治療
保存療法として最も有効なのが足底板(アーチサポート)を用いた治療法です。アーチサポートをインソールとして靴の中に敷くことにより、足裏からつぶれたアーチを持ち上げて足の変形を矯正してあげるものです。
その他の保存療法として外反母趾を矯正するまでの効果は期待できませんが、親指に装着するバンドや趾間にはさむ矯正装具もあります。これらは関節の拘縮を予防する効果としてはある程度効果はあるでしょう。
当院では、義肢装具士による足底板の作成、理学療法によるアーチッパット挿入等を行っています。
扁平足
扁平足とは足底が平らで、土踏まずが無い状態を言います。
遺伝によるものと、靴、ハイヒールなどの不適当な履物や、長時間固い床の上で作業をすることなどの生活習慣により起こります。
扁平足になると足の関節靭帯に負担がかかる為、疲れやすくなります。症状は表面的に表れないこともありますが、主な症状は、「歩行障害」「足裏の痛み」「足の関節障害」「膝や股関節の関節障害」などがあります。
- 治療
- 扁平足の治療の中心は運動療法です。元々土踏まずは足の筋肉が発達することで作られていくものなので、足の筋肉を鍛えることで改善できます。また、靴の中敷きを扁平足に対応したものに変えるのも効果的です。
重症の場合は専用の装具をつける事があります。
足底腱膜炎
※コンテンツ準備中
外頸骨
※コンテンツ準備中
足がしびれる
末梢神経障害
末梢神経とは脳や脊髄から出て手や足の筋肉や皮膚などに分布し、運動や感覚を伝える電線のような働きをします。末梢神経には全身の筋肉を動かす運動神経、痛みや触れた感覚など皮膚の感覚や関節の位置などを感じる感覚神経、血圧・体温などの調節や心臓・腸など内臓の働きを調節する自律神経があります。
末梢神経障害とはこれらの働きが悪くなり起こる病気です。
主な症状としては「手や足の力が入らない」「物をよく落とす」「歩行やかけあしが上手く出来ない」などの運動障害、手や足が「ピリピリと痺れる」「ジンジンと痛む」「感覚が無くなる」などの感覚障害、「手や足の皮膚が冷たい」「下半身に汗をかかない」などの自律神経障害などがあります。
これらが起こる原因は様々あり、それによって治療法も違います。
腰椎によるもの
腰椎椎間板ヘルニアになると椎間板の一部が後方にとび出し神経を圧迫
腰部脊柱管狭窄症になると神経の通る空間が狭くなり、神経を圧迫します。
坐骨神経痛によるもの
坐骨神経が圧迫されたり刺激を受けることで起きるもの。
糖尿病によるもの
糖尿病になると細い毛細血管がもろくなるなどのダメージを受けます。末梢神経に血液を運ぶ毛細血管が傷つくと、十分な酸素と栄養が運ばれなくなり、感覚や運動を司る神経と自律神経に悪い影響が及びます。
そのまま放置すると足の感覚鈍麻から切り傷などにも気付かず、感染を伴って細胞壊死を招き、切断を余儀なくされることもあるため、早期の治療が必要です。
- 治療
-
腰椎、坐骨神経痛によるもの
原因疾患に関わらず、まずは症状を和らげる対症療法が主体となります。
手術以外の保存的療法を開始し、それらを十分に行っても痛みが軽減しない場合や膀胱や直腸などに障害があらわれた場合には手術が検討されます。そして薬物療法、痛みに対して局所麻酔をする神経ブロック注射、運動療法など、代謝機能や身体機能などを改善させる治療法があります。
糖尿病によるもの
糖尿病神経障害に伴う痛み・しびれは糖尿病の合併症です。まずは、糖尿病をそれ以上進行させないために、食事や運動、薬などで血糖を良好にコントロールすることが基本です。
その後、薬を使って神経の障害を引き起こしている原因に対する治療や、痛みやしびれを和らげる治療を行います。
腰部脊柱管狭窄症
加齢や労働、あるいは背骨の病気による影響などで背骨が変形したり、椎間板が膨らんだり、黄色靭帯が厚くなって神経が通る脊柱管の狭窄が進み、血流が悪くなっている状態です。
歩行時に下肢にしびれや疼痛があり、歩きづらくなります。しかし少し前かがみになったり腰かけたりすると痺れや疼痛が軽減される事があります。
進行すると下肢の力が落ちたり、肛門周囲のほてりや膀胱直腸障害がおこります。椎間板ヘルニアに比べ、中高年に発症することが多い病気です。
- 治療
- リハビリテーション、コルセット、神経ブロックや薬物療法などで症状が軽減されることが多いので、基本的に保存療法を行います。
歩行障害が進行し、日常生活に支障が出てくる場合には手術が必要になる場合があります。






