消化器内科
内視鏡内科
大腸内視鏡検査に関するアンケ-ト結果および現状報告
はじめに
大腸内視鏡検査についての、患者様の実際の声や検査の現状を調査するために、2019年10月4日から約3か月間大腸内視鏡検査に関するアンケ-ト調査を実施しました。
アンケートにご協力いただいた皆様には厚く御礼申し上げます。
アンケートの結果と大腸内視鏡検査の現状について報告させていただきます。
アンケート結果
対象者の背景
| 調査期間および人数 | 2019年10月4日以降に検査を施行した連続する100名 |
|---|---|
| 性別 | 男性46名、女性54名 |
| 平均年齢 | 男性58歳(21~83歳)、 女性58歳(29~96歳) |
アンケート結果
検査前日までに服用した下剤の量はいかがでしたか?
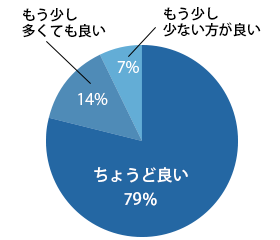
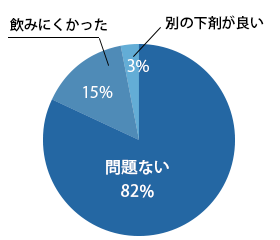
検査当日に服用した腸管洗浄剤
(モビプレップ)はどうでしたか?
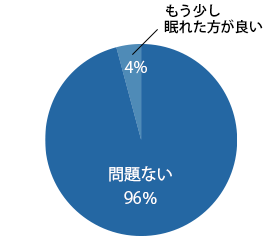
鎮静剤効果について
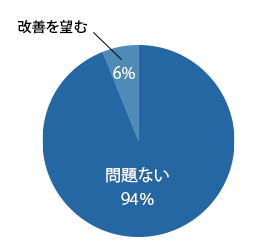
内視鏡検査について

施設、備品について
アンケート結果をもとに改善した点
- 腸管洗浄剤(モビプレップ)が飲みにくい
→ オレンジ味のピコプレップを選択可能にしました。
※現在はピコプレップは使用しておりません。 - スリッパを希望
→ ディスポーザブルのものを準備しました(1足150円)。 - ハンガ-を希望
→ リカバリー室の各ブ-スに設置しました。
この他、ご指摘いただいた内容を参考に、改善できるところは随時改善していきます。
アンケート結果より
アンケ-ト結果から、内視鏡検査そのものに対しては大部分の方から“楽に受けれました”という感想をいただき安堵しております。
ただ腸管洗浄剤に関してはまだ改善の余地があると思われますので、今後は複数の選択肢の中からご希望に合うものを選んでいただく形に変更していく予定です。
アンケート期間中の検査結果を踏まえた現状報告
| 調査期間および人数 | 2019年10月4日以降に検査を施行した連続する100名 |
|---|---|
| 癌発見数 | 男性4名(早期癌1名・進行癌3名) 女性4名(早期癌2名・進行癌2名) |
| 腺腫発見率(ADR) | 男性45%、女性32% |
大腸癌発見数について
このアンケ-ト実施期間中には100名中8名の方(8%)に大腸癌がみつかりました。
これは、他院の発見率と比較しても非常に高率ですが、初回検査の方が多かったためと思われます。
ちなみに2019年4月下旬オープン後からの約1年間で、総数18名(早期癌9名、進行癌9名)の方(5%)に大腸癌がみつかっています。
腺腫発見率(ADR)について
一方、前癌病変である腺腫の発見率(ADR:adenoma detection rate)を算出したところ、アンケ-ト期間の100名に関しては男性45%、女性32%という結果でした。しかし直近の2020年2月のADRは61%と上昇を認めています。
当院では、腸管のストレスを軽減し検査を楽に受けていただくため主に細径スコ-プを使用していますが、細いスコ-プは画質が劣るため検査の精度が落ちるのでは?と思われている方もあるかもしれません。しかし、最近のスコ-プは細くても性能が高いため、画質的には全く問題ありません。当院のADRが示す通り、細径であっても丁寧に観察することにより拡大スコ-プに劣らない精度で観察することが可能と言えます。
このADRは大腸内視鏡検査の質の指標とされ、米国からの2006年の報告1)では、男性患者で25%以上、女性患者で15%以上が質の適正な指標とされました。
その後、ポ-ランドからの2010年の報告2)で、ADRが20%未満になるとInterval cancer(1回目と2回目の検査の間に生じる癌)のリスクが高くなることが示唆されたため、米国内視鏡学会(ASGE)は、ADR20%を最低限確保すべき目標値として設定しました。その後、米国からの2014年の報告3)で、ADRの向上が大腸癌発生および死亡抑制に強く関連することが示され、現在でもADRが最も重要な検査の質の指標と考えられています(他にはスコ-プ抜去時の観察にかける時間(短すぎると見落とし癌が増える)、盲腸到達率、腸管洗浄度が検査の質の指標とされます)。
- 1) Rex DK,et al. Am J Gastroenterol. 2006,101(4):873-85
- 2) Kaminski MF, et al. N Engl J Med. 2010,362(19):1795-1803.
- 3) Corley DA, et al. N Engl J Med. 2014,370(14):1298-306.
つまり、同じ1回の内視鏡検査でもいかに丁寧に質の高い検査を行えるかどうかで、その後の大腸癌発生や死亡リスクが変わってくるといえます。
当院では、現在まだ検査件数に余裕があるため十分な観察を行うことが可能ですが、今後件数が増えても丁寧な質の高い検査を行えるよう心掛けていきたいと思います。
大腸内視鏡検査のフォロー間隔について
大腸内視鏡検査のフォロー間隔については、上記のADRも考慮する必要がありますが、医療機関により対応が異なります。
検査件数の多い施設では、1件あたりの検査時間が制約されるため、φ5㎜以下のポリープは経過観察とし、それ以上のポリープのみ切除する傾向がみられるようです。そのため年に1回フォローしている所が多いと思われます。
当院ではクリ-ンコロン(大腸内に腺腫性ポリープが認められなくなる状態)を目指していますので、1回の検査で(φ5㎜以下のものも含め)腺腫性ポリープはすべて切除しています。従って、整った条件(前処置良好、鎮痙剤使用可)で検査を完遂できていれば、ポリープ癌を切除した人は1年後、腺腫性ポリープを切除した人は2-3年後、内視鏡検査で2回続けて腺腫性ポリープの見つからなかった方は5-10年後でよいと考えています。
ちなみに、米国のガイドラインでは大腸腺腫摘除後の初回サーベイランスは高リスク症例(1回目の検査で1㎝以上の腺腫もしくは3個以上の腺腫が見つかった人)で3年、それ以外の低リスク症例で5-10年が推奨されています。日本においてもJapan Polyp Studyにおいて腺腫摘除後初回サーベイランス検査の至適間隔は3年が示唆されています。
日本では毎年沢山の方が大腸内視鏡検査を受けておられますが、検査の施行件数のわりに大腸癌死亡数が減っていません。これは、検査を受ける方は年に1回受けておられるのに対し、検査を1回も受けたことのない方が減らないためと言われています。
大腸癌検診について
今後、高齢化に伴い大腸癌死亡数は益々増えると思われますが、この“検査を1回も受けたことのない方”にいかに大腸内視鏡検査を受けていただくかが、大腸癌死亡数を減らすための大きなカギになると思われます。
なぜなら、米国では大腸癌1次検診に大腸内視鏡検査を導入(50-75歳を対象に10年に1回施行)し、‟検査を1回も受けたことのない方”を減らすことで、大腸癌死亡数を半減させることに成功したからです。
日本でも大腸癌検診のあり方については様々な議論がなされていますが、例えば「60歳になったら還暦祝いに無料で大腸内視鏡の市民検診が受けれます」というような思い切った検診改革が必要な時期にきているのかもしれません。
当院も微力ではありますが、大腸癌死亡数減少のために全力で取り組んで参りますので今後とも宜しくお願い申しあげます。






